Descubrimiento de los microorganismos
En tiempos antiguos, se pensaba que demonios y espíritus malignos eran la causa de la peste y las enfermedades. Los métodos que implicaban la brujería y la magia se utilizaban para “curar” cualquier tipo de mal.
Tuvieron que pasar algunos siglos hasta que Antonie van Leeuwenhoek (1632–1723) en el siglo XVII y gracias a microscopios de su propia invención, pudo probar la existencia de microorganismos que llamó animálculos, fue Christian Gottfried Ehrenberg, quién en 1828, llamó bacterias (del griego βακτήριον bacterion, que significa bastón pequeño) a esos organismos.
En 1892 se tuvo la primera evidencia de otro microorganismo cuando Dmitry Ivanovski realizaba experimentos con la savia de una planta de tabaco que permanecía enferma a pesar de utilizar filtros contra las bacterias. Martinus Beijerinck nombró a este “nuevo” microorganismo virus y con ello dio inicio a la virología.
Años antes, en 1873, Robert Koch, descubría las esporas y más importante aún, entre 1881 y 1882 descubrió como obtener cultivos bacterianos puros y probó que el origen de algunas enfermedades eran las bacterias, dio origen al Postulado de Koch, para demostrar el origen bacteriano de una enfermedad.
DIFERENCIAS ENTRE DESINFECCIÓN Y ESTERILIZACIÓN
Teniendo en cuenta las diferencias entre los diferentes microorganismos podemos aplicar diferentes técnicas de desinfección o esterilización según sea el caso, ya que muchas veces solemos suponer que los términos desinfectar y esterilizar son lo mismo, a continuación enumeraremos las principales diferencias entre desinfección y esterilización:
- El principal objetivo de la esterilización es la destrucción de cualquier tipo de vida microbiana. Un ejemplo de proceso de esterilización se aplicaría en instrumentos quirúrgicos.
El tiempo que ocupa un proceso de esterilización es mucho más prolongado que el de uno de desinfección.
Desinfección
La desinfección tiene muchos criterios a cumplir para que se lleve a cabo adecuadamente, se requiere capacitación especializada y rigurosos procedimientos. Es un proceso durante el cual se destruye buena parte de la vida microbiana o se intentan inhibir los efectos nocivos de los microbios en humanos. Ocurre por ejemplo cuando limpiamos un inodoro.
- No obstante, los desinfectantes no pueden eliminar esporas bacterianas o priones (Priónes un término que define el agente infeccioso responsable de varias enfermedades neurodegenerativas, el cual deriva la palabra “proteinaceus infectious particle”. Stanley, 1982), cosa que sí es posible mediante la esterilización.
- Con una desinfección alcanzamos un nivel de limpieza ‘adecuado’, mientras que con la esterilización, el nivel es ‘extremo’.
La desinfencción se puede lograr
- La desinfección puede realizarse por un proceso químico o físico que elimina muchos o todos los microorganismos patógenos, excepto las esporas bacterianas o priones en objetos inanimados como ya hemos mencionado.
Los métodos físicos incluyen radiación y calor, mientras que los métodos químicos se basan en el uso de biocidas como alcoholes, aldehídos, halógenos y compuestos de amonio cuaternario.
La clasificación de Spaulding
Originalmente propuesta en 1957, es un sistema ampliamente utilizado para hacer coincidir la desinfección y la esterilización de las superficies, en particular las de los dispositivos médicos / quirúrgicos reutilizables, con los procesos disponibles. Presenta una clasificación, desde la simple desinfección hasta la esterilización, que debe considerarse en el reprocesamiento de dispositivos, en función de los riesgos asociados con su uso, que van desde ‘críticos’ (que presentan un alto riesgo) hasta ‘semi-críticos’ y ‘no crítico’ (que presenta un bajo riesgo).
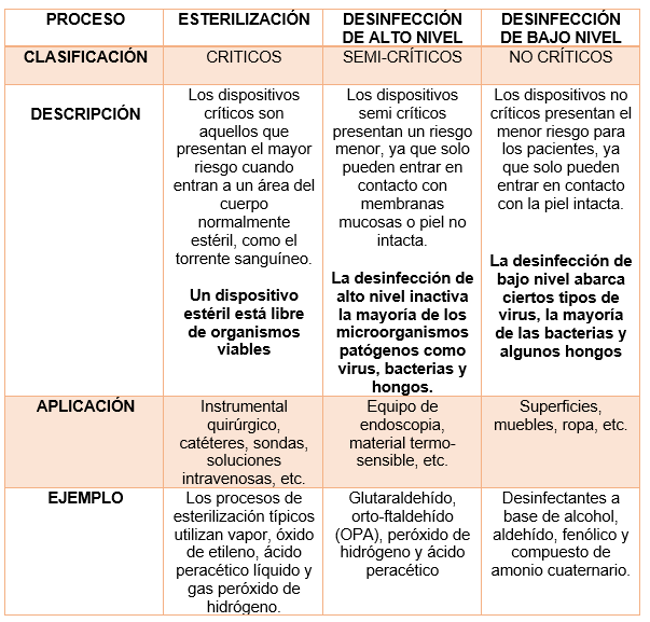
Esterilización
- La esterilización es un proceso validado que mediante métodos físicos o químicos destruye o elimina todas las formas de vida microbiana u organismos viables, es decir, cualquier partícula que bajo condiciones ambientales apropiadas puede reproducirse.
- El vapor a presión, el calor seco, el gas óxido de etileno (EtO), el plasma gaseoso de peróxido de hidrógeno son los principales agentes esterilizantes utilizados en las instalaciones sanitarias.
- Dado que la esterilización se lleva principalmente a través de equipos, es un proceso validable, en el que se reduce el error humano, no es necesario personal altamente calificado para llevarlo a cabo. En este artículo hablaremos más a detalle sobre la esterilización por vapor a presión a través de equipo llamado autoclave, que es probablemente el equipo más utilizado para el proceso de esterilización.
AUTOCLAVES
ORIGEN
- Equipado con un mecanismo de bloqueo de liberación rápida, un autoclave (en latín, autobloqueo) es un recipiente a presión que se utiliza para esterilizar instrumentos, líquidos y otros utensilios.
- El contenido de un autoclave se somete a alta presión y se calienta con vapor a temperaturas de 121°C o más durante un período de tiempo definido, dependiendo del tamaño y tipo de los materiales involucrados.
El autoclave fue inventado en 1879 por el microbiólogo francés Charles Chamberland (quien también colaboró con Louis Pasteur), y fue precedido por el digestor de vapor, inventado en 1679 por el físico francés Denis Papin.
autoclaves actuales
En la actualidad, se utilizan dos métodos principales para esterilizar en autoclave:
- El método de vacío, que implica la evacuación mecánica del aire y la aplicación de una entrada de vapor para calentar.
- De desplazamiento hacia abajo o gravedad, en el que el aire es expulsado por vapor saturado (el principio de la olla a presión). Como resultado, los autoclaves también se denominan a veces “esterilizadores de vapor”.
Los autoclaves actuales vienen en diferentes tamaños y diseños, y se utilizan en los campos de la microbiología, la medicina, la odontología, la micología, la medicina veterinaria y la prótesis. Las versiones a escala de producción se utilizan en la industria alimentaria como una forma de aumentar la vida útil de los alimentos sin refrigeración, y la industria electrónica utiliza estos instrumentos para crear uniones adhesivas sin burbujas en las pantallas táctiles.
Los recipientes a presión incluso llegan a la industria de los materiales de construcción, donde se utilizan para curar ladrillos de arena de cal y hormigón. En los institutos de investigación y las universidades, se utilizan autoclaves de laboratorio especialmente desarrollados para la investigación médica, farmacéutica y biotecnológica.
Para minimizar la contaminación por microorganismos, se aplican requisitos especiales a los medicamentos fabricados en la industria farmacéutica, donde la esterilidad de los equipos de producción y la ropa para salas blancas es una preocupación importante. La desinfección y esterilización de instrumentos son procedimientos indispensables también en hospitales y clínicas médicas, donde garantizan prácticas seguras.
La combinación de altas temperaturas y presión para esterilizar adecuadamente los instrumentos hace que el autoclave sea una extensión de las técnicas de esterilización con aire caliente, que esterilizan los instrumentos con calor. Sin embargo, algunos instrumentos no pueden soportar altas temperaturas, y elevar la presión hace posible tratar los instrumentos a temperaturas más bajas.
Los autoclaves se utilizan cada vez más en los procesos de eliminación de residuos como una forma de tratar y esterilizar la basura y los residuos hospitalarios de riesgo biológico, neutralizando los materiales potencialmente infecciosos mediante la aplicación de vapor a presión.
Las temperaturas de 121 o 134 °C destruirán bacterias, virus, hongos y esporas, y los pocos organismos (los priones son un ejemplo) que pueden sobrevivir a estas temperaturas deben ser desnaturalizados por otros medios. También se deben utilizar otras técnicas de esterilización para materiales como ciertos plásticos que son inestables a altas temperaturas. Una vez que se tratan en un autoclave, los desechos ya no son infecciosos y se pueden eliminar de manera segura para el medio ambiente. Las pruebas de rendimiento periódicas son obligatorias para los autoclaves que se utilizan principalmente para esterilización.
Tipos de autoclave
Mesa de laboratorio.
Se utiliza para la esterilización de pequeñas cantidades de líquidos y material sólido. Equipado con la tecnología de los grandes dispositivos. No apto para uso farmacéutico, de acuerdo con las regulaciones EU-GMP (Good Manufacturing Practices por sus siglas en inglés), y como autoclave de paso.
Vertical de laboratorio.
Debido a la construcción, es decir, carga y descarga vertical, este autoclave es especialmente adecuado para la esterilización de artículos livianos, como basura en bolsas de esterilización. Un asistente de carga permite una carga ergonómica y cómoda para la espalda de artículos de hasta 25 kg, como botellas medianas y fermentadores, opcionalmente disponible.
Horizontal.
Apto para cualquier tipo de esterilización. En la versión compacta, disponible con una altura útil de la cámara de hasta 850 mm. Adecuado como autoclave de producción y de paso (pass-through o doble puerta) para la industria farmacéutica con separación a prueba de gas o como autoclave para esterilización de medios nutritivos en laboratorios universitarios.
Autoclave de gran producción
Estos son autoclaves personalizados. Se pueden utilizar para la instalación en foso que permite la carga a nivel del suelo. También se pueden utilizar para la esterilización de ampollas y bolsas mediante aspersión con agua caliente.
Autoclave de alta presión.
- En laboratorios científicos y plantas piloto, el autoclave de alta presión se utiliza con mucha frecuencia. Se investiga cómo cambian los diferentes sustratos de partida bajo diferentes influencias de temperatura y presión.
- El autoclave de alta presión es un desarrollo posterior del autoclave de uso general. El autoclave de alta presión está encontrando lentamente su camino hacia la aplicación práctica. Se diferencia principalmente en su construcción maciza.

REFERENCIAS:
- De Jaime Loren, José María, De Jaime Rui, Pablo. Autoclave de Chamberland, Filtro de Chamberland, Tubo esterilizador de Chamberland. Universidad Cardenal Herrera-CEU. Julio 2010.
- Guerra, Silvia Desinfección de alto nivel: desafíos de su práctica, Especialista en Control de Infecciones Hospitalarias. Centro de Control de Infecciones (CDC) Pan American Health Organization
- McDonnell, G., Burke P. Disinfection: is it time to reconsider Spaulding? Journal of Hospital Infection 78 (211) 163-170
- NORMA Oficial Mexicana NOM-059-SSA1-2015, Buenas prácticas de fabricación de medicamentos.





